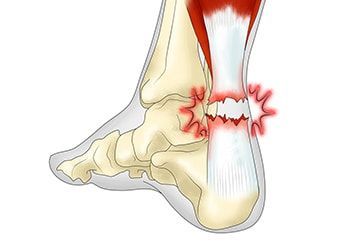
Разрыв ахиллова сухожилия
Содержание:
Диагностика разрыва сухожилий
Перед тем как приступить к лечению разрыва сухожилия разгибателя пальца или других повреждённых сухожилий, специалисты клиники ЦЭЛТ проводят осмотр пациента. Помимо этого, применяется инструментальная диагностика в виде и УЗИ.
Наши врачи
Марина Виталий Семенович
Врач травматолог-ортопед, заведующий службой малоинвазивной травматологии и ортопедии
Стаж 36 лет
Записаться на прием
Зубиков Владимир Сергеевич
Врач травматолог-ортопед, доктор медицинских наук, врач высшей категории, профессор
Стаж 44 года
Записаться на прием
Самиленко Игорь Григорьевич
Врач травматолог — ортопед, врач высшей категории
Стаж 24 года
Записаться на прием
Полтавский Дмитрий Ильич
Врач травматолог-ортопед
Стаж 28 лет
Записаться на прием
Лечение разрыва сухожилий
Лечение разрывов сухожилий напрямую зависит от того, какое именно сухожилие пострадало. Так, травмы сухожилий кисти лечат путём накалывания шва. Хирургическое вмешательство в данном случае направлено на восстановление сухожильного ложа, что позволяет исключить возможность образования рубцов. Помимо этого, повреждённую конечность обездвиживают гипсовой повязкой, назначают приём антибиотиков и анальгетиков.
Для восстановления ахиллова сухожилия возможно применение консервативного лечения с фиксацией гипсом на шесть недель. В случае, если это не даёт желаемого эффекта, проводится оперативное вмешательство, которое направлено на соединение концов сухожилия путём накладывания шва. Если травма застаревшая, наши специалисты прибегают к пластике с применением трансплантата. Помимо этого, назначают анальгетики и физиотерапию.
Осложнения
При отсутствии комплексной диагностики и хирургического лечения люди сталкиваются со следующими осложнениями:
- Артроз.
- Артрит.
- Вывихи.
- Атрофия тканей.
- Снижение подвижности.
- Острый болевой синдром из-за рубцевания.
- Нагноение сустава.
- Некроз тканей.
Профилактика
Чтобы избежать разрыва сухожилия, соблюдайте технику безопасности во время работы на производстве или в ходе приготовления пищи. Более чем в 80% случаев травма происходит из-за неаккуратности и спешки
При интенсивных занятиях спортом уделяйте особое внимание разминке. Используйте согревающие мази и делайте разминочные подходы перед выполнением упражнения, чтобы избежать тяжелых травм
Если есть лишний вес, то нужно нормализовать рацион и добавить умеренные физические нагрузки. Часто увеличенная масса тела приводит к высокой нагрузке на суставы, что повышает вероятность травмы.
Услуги ортопедии и травматологии в ЦЭЛТ
| Название услуги | Цена в рублях |
|---|---|
| Прием врача хирургического профиля (первичный, для комплексных программ) | 2 700 |
| УЗИ мягких тканей, лимфатических узлов (одна анатомическая зона) | 2 300 |
| МР томография мягких тканей (одна анатомическая область) | 6 000 |
- Разрыв мышц
- Растяжение мышц
Причины воспаления ахилла
Тяжелые или уставшие икроножные мышцы могут вызвать слишком большую нагрузку на ахиллово сухожилие. Это может быть вызвано неправильным растяжением мышцы и сухожилия, слишком быстрым увеличением беговых объемов, механической травмой или просто перетренированностью. Чрезмерная нагрузка в виде горных интервальных тренировок или скоростная работа также усиливают нагрузку на ахилл, даже больше, чем другие виды беговых тренировок. Это все может вызвать тендинит или воспаление ахилла.
Высокий дроп (перепад кроссовка между пяткой и носком), неудобные жесткие кроссовки также создают высокий риск воспаления. Тендинит ахилла также может быть вызван особенностями индивидуального строения стопы. Например, некоторые люди могут иметь плоский свод стопы, в результате чего происходит чрезмерная нагрузка на сухожилие.
Основным осложнением тендинита является тендиноз ахиллова сухожилия. Это дегенеративная форма заболевания, при которой происходит изменение структур сухожилия.
Как правильно выбрать кроссовки для бега?
Чтобы предотвратить повторение ахиллова тендинита, укрепите и растяните мышцы голени. Отличное упражнение для укрепления ахилла с использованием резины. Когда мы работаем голеносопом вперед-назад и вправо-влево, при этом у нас есть сопротивление в виде резины.
Второе упражнение, которое поможет одновременно укрепить и растянуть нужные нам мышцы и поработать над сухожилием — подъем на носках. Становимся на небольшую ступеньку передней частью стопы, так, чтобы пяточки свисали вниз. И начинаем медленные подъемы и опускания. Можно задержаться в одном положении 10-20 сек.
Не забывайте, что правильно подобранная ортопедическая обувь с небольшим перепадом между носком и пяткой — идеальное решение. Во время тендинита лучше исключить тренировки по холмам, чтобы не давать излишнюю нагрузку. И обязательно включите в свой график тренировок отдых.
Лечение растяжений у врача
Если вы подозреваете перелом, если боль и отек выражены значительно или под кожей образовалась большая гематома, а также при повреждениях у пожилых людей, желательно обратиться к врачу в первые часы после травмы. Причем чем быстрее, тем лучше.
Позднее обращение к врачу при тяжелых растяжениях, сопровождающихся разрывом связок, делает неэффективным консервативное лечение, вынуждает прибегать к операции. Если вдруг, помимо растяжения, имеется перелом, то постепенно нарастающий отек будет мешать хирургу восстановить правильное положение костей и хорошо зафиксировать конечность. Здесь время играет против нас, усложняет лечение.
При растяжении вы можете посетить хирурга в поликлинике или добраться до травмпункта. В обоих учреждениях вас должны обслужить без записи: в травмпунктах в принципе оказывают срочную помощь, а при посещении поликлиники нужно будет уточнить в регистратуре, что вы обращаетесь по «острой боли». В травмпункте вам сразу смогут провести рентген поврежденной области. В поликлинике не всегда есть рентгеновский аппарат. Если состояние не позволяет самостоятельно добраться до врача, вызовите скорую помощь.
Врач поможет обезболить место травмы и порекомендует лекарства, которые вы сможете принимать самостоятельно. Обычно при сильной боли рекомендуется принимать парацетамол. Если он не помогает, может потребоваться специальное обезболивающее, отпускаемое по рецепту. Врач также может назначить нестероидный противовоспалительный препарат (НПВП) в форме крема или геля, например, кетопрофен. Следует наносить его на место растяжения и сразу после этого мыть руки.
Кетопрофен повышает светочувствительность кожи. Во время лечения и в течение двух недель после этого следует избегать контакта этих участков кожи с прямыми солнечными лучами или искусственным освещением (например, в соляриях). НПВП для приема внутрь (например, ибупрофен в таблетках) также помогают снять отек и воспаление.
Виды и формы тендинита ахиллова сухожилия
Учитывая факторы, вызвавшие возникновение недуга, и характер протекания заболевания, различают 4 вида тендинита ахиллова сухожилия:
- Асептический острый. При повреждении волокон соединительной ткани организм дает ответную реакцию, при этом инфекция не проникает в пораженную область;
- Фиброзный. Носит хронический характер. В таком случае функциональная ткань постепенно заменяется патологическими образованиями (рубцами);
- Оссифицирующий. Носит хронический характер. Ткани теряют эластичность, появляются кальциевые образования;
- Острый гнойный. Инфекция проникает из близлежащих воспалительных очагов или извне.
Также существует три
формы патологии:
- Энтезопатия. Воспалительный очаг располагается в области присоединения связки к пяточной кости;
- Перитендинит. Воспаление распространяется на близлежащие ткани;
- Тендинит пяточного или ахиллова сухожилия. Очаг поражения находится в месте расположения пяточного соединительнотканного тяжа.
Профилактика
Лучшая операция — та, которая не потребовалась. Застраховаться от всех рисков в жизни невозможно. Каждый из нас может оказаться в непредвиденной экстремальной ситуации, тем более если речь идёт о профессиональных спортсменах или о людях, ведущих активный образ жизни.
Свести риск к минимуму возможно.
Для этого нужно внимательно относиться к здоровью, уметь рассчитывать силы и просто быть внимательнее и аккуратнее. Это касается и людей, связавших жизнь с травмоопасными видами деятельности, и тех, кто не имеет к таковым никакого отношения.
Следите за здоровьем и рационально оценивайте свои возможности.
Полезные материалы
Смотреть еще 10 видео
Вросший ноготь лечение в Клинике Доктора Назимовой
Смотреть еще 10 видео
Статьи
Смотреть все статьи
Смотреть еще
Журнал “Планета женщины”
Выпуск №2.
Февраль 2009 год
2009 №2
Читать далее >
Журнал “Планета женщины”
Выпуск №3.
Март 2009 год
Журнал “Планета женщины”
Выпуск №1.
Январь 2010 год
Журнал “Ваш гинеколог”
Выпуск №1.
Январь 2010 год
Журнал “Ваш гинеколог”
Выпуск №2.
Февраль 2010 год
Журнал “Ваш гинеколог”
Выпуск №4.
Апрель 2010 год
Смотреть еще
Перейти в справочник
На нашем сайте вы можете ознакомиться с описанием определенных препарататов. Их описание носит ознакомительный характер, необходима консультация специалиста. Так же вы можете воспользоваться формой поиска определенного медицинского препарата.
Перейти в форум
Синонимы
c http-equiv=»Content-Type» content=»text/html;charset=UTF-8″>lass=»alert alert-info»>
Следующие синонимы используются для обозначения тендинопатии собственной связки надколенника:
- Синдром верхушки надколенника
- Колено бегуна
- Колено прыгуна
Анатомия коленного сустава
Коленный сустав — это подвижное соединение трех костей: бедра (лат. femur), большеберцовой кости (лат. tibia) и надколенника (лат. patella).
К надколеннику сверху прикрепляется мощное сухожилие четырехглавой мышцы бедра, а снизу оно продолжается в виде собственной связки надколенника, которая прикрепляется к большеберцовой кости. Основная функция сухожилия заключается в передаче усилия от мышц разгибателей на голень, поэтому оно подвергается постоянной нагрузке во время занятий спортом.
Стадии синдрома верхушки надколенника
Во врачебном диагнозе стадии заболевания обычно не указываются, но они помогают лучше понять клиническую картину.2
Вначале боль ощущается только после занятий спортом. В дальнейшем появляется «стартовая» боль во время занятий спортом или при выполнении обычных движений, например, подъем по лестнице или подъем после длительного нахождения в положении сидя. Типично длительное волнообразное присутствие симптомов, в течение многих месяцев или даже лет. Периоды слабой боли сменяются интенсивной болью после нагрузок. Сразу два коленных сустава поражаются у 20-30% пациентов. Для обследования используются ультразвуковое исследование кровеносных сосудов, магнитно-резонансная томография (МРТ) и рентгенография коленного сустава.
Лечение
Воспаление обычно лечат консервативно, не прибегая к хирургическому вмешательству. Операция необходима только в случае разрыва связки.
Лечение подбирается индивидуально в соответствии с особенностями клинической картины и индивидуальными потребностями пациента.
Диагностика
Если есть подозрение на разрыв ахиллова сухожилия, важно немедленно обратиться к врачу, чтобы поставить точный диагноз и рекомендовать соответствующее лечение. До консультации с врачом важно, чтобы нога свисала, а пальцы ног были направлены к земле
Это предотвращает растяжение концов разорванного сухожилия.
Врач осмотрит всю историю болезни, включая все предыдущие травмы ахиллова сухожилия и какие действия предпринимались в то время, когда произошла настоящая травма.
Врач также проведет медицинский осмотр и проверит наличие отеков, чувствительности и диапазона движений в голени и стопе. Заметный разрыв может ощущаться в сухожилии на месте полного разрыва. Это наиболее очевидно сразу после того, как произошел разрыв, и отек в конечном итоге затруднит ощущение этого разрыва.
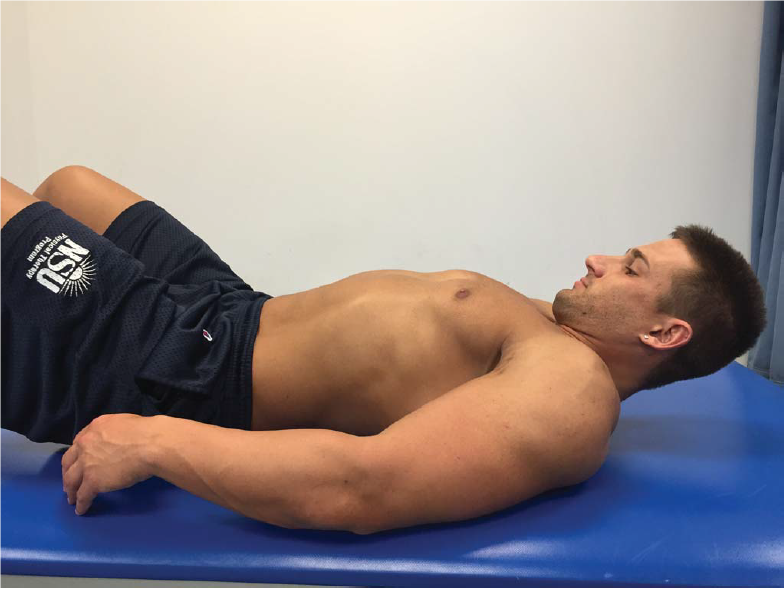
Одним из тестов, обычно используемых для подтверждения разрыва ахиллова сухожилия, является тест Томсона. Для этого теста пациент ложится на диагностический стол лицом вниз. Доктор затем сжимает икроножные мышцы; действие, которое обычно заставляет вытягивать стопу как балерина (подошвенное сгибание). Когда произошел частичный разрыв, способность ноги указывать может быть снижена. Когда произошел полный разрыв, стопа может вообще не реагировать.
Ультразвуковое сканирование и МРТ (магнитно-резонансная томография) ахиллова сухожилия также могут быть рекомендованы для определения степени разрыва.
Обзор
Растяжения — очень распространенный вид повреждения, связанный с нарушением целостности отдельных мышечных или соединительнотканных волокон. При более тяжелой травме может произойти полный разрыв мышц, сухожилий или связок.
Сухожилия являются продолжением мышц и соединяют их с костями. Связки служат для крепления костей друг с другом. Как сухожилия, так и связки состоят из прочных эластичных соединительнотканных волокон и участвуют в формировании суставов. Поэтому при чрезмерном разгибании в суставе или применении сильной тяги травмируются и связки, и сухожилия. Например, при резком неловком движении, падении, прыжке с высоты или столкновении во время занятий контактными видами спорта. Растяжение мышц, как правило, происходит при попытке выполнить чрезмерную работу, например, поднять или удержать слишком тяжелый предмет.
Чаще всего встречается растяжение ноги в коленном и голеностопном суставах. Растяжение голеностопа обычно происходит при чрезмерном перемещении веса на внешнюю часть стопы, что вызывает повреждение или полный разрыв сухожилия. Растянуть голеностоп можно при ходьбе или беге по неровной местности, а также, поскользнувшись на льду. Растяжение коленного сустава чаще случается при падении на колено, скручивающих движениях в бедре при фиксированной голени, что нередко бывает у футболистов, а также при игре в хоккей, баскетбол, катании на лыжах. На руках растяжению больше подвержены лучезапястный сустав и сустав большого пальца.
Растяжения зачастую происходят во время занятий игровыми видами спорта при резком ускорении и торможении. Особенно тогда, когда человек начинает тренироваться без достаточной разминки, и его мышцы и связки еще не готовы к нагрузке. Опытные спортсмены нередко получают травму, находясь на пике физической формы, так как в этот период они максимально нагружают свои мышцы.
В группе риска также находятся дети, так как их суставы и связочный аппарат еще до конца не сформированы. Нередко растяжения у маленьких детей возникают при резких рывках, когда малыш спотыкается и падает, а взрослый продолжает крепко держать его за ручку. Особенно высока вероятность травмы мягких тканей у детей спортсменов. Однако необходимо помнить, что это полезно для здоровья и может повысить уверенность ребенка в своих силах и его самооценку.
Другие факторы, повышающие вероятность растяжения и разрыва связок, мышц и сухожилий:
Диагностика отрыва ахиллова сухожилия.
Помимо клинической картины важно и инструментальное обследование. Для планирования оперативного вмешательство наиболее актуально использование МРТ
Благодаря МРТ можно не только получить инструментальное подтверждение диагноза, но также оценить размеры дефекта, степень дегенеративных изменений свободного конца сухожилия, запланировать уровень резекции пяточной кости и предположительную удалённость зоны удлиняющей сухожилие пластики.

В такой ситуации дефект ахиллова сухожилия может быть даже больше чем при обычном застарелом разрыве, так как дистальный конец сухожилия дегенерирует и кроме того производится резекция небольшого участка пяточной кости, для того чтобы подготовить «посадочную площадку» для сухожилия.
Что служит причиной болей ахиллова сухожилия?
Боли в области ахиллова сухожилия могут спровоцировать десятки причин – естественное старение, регулярные физические нагрузки, ожирение, ушибы и даже неправильно подобранная обувь. Наиболее частыми причинами остаются следующие:
- Возрастные дисфункции. В молодом возрасте пяточное сухожилие способно растягиваться, увеличиваться до 5% от своего исходного размера. Это позволяет человеку совершать движения без ограничений и дискомфорта. Однако с возрастом мышцы изнашиваются, теряя эту способность, что приводит к регулярным травмам и трещинам.
- Чрезмерные физические нагрузки. Травму способны получить спортсмены, которые пренебрегают перерывами, разминками и разогревом мышц. Причина тому – излишняя нагрузка, не дающая тканям вовремя отдохнуть и восстановиться.
- Плоскостопие. Врожденный анатомический дефект, из-за которого связки функционирую неправильно. Кроме болей, человек с плоскостопием получает регулярную отечность и усталость конечностей.
- Неправильная обувь. Длительное ношение анатомически неграмотной обуви приводит к суставной деформации, и прежде всего это касается ношения высоких шпилек. Когда женщина передвигается в подобной обуви, происходит следующее: из-за подъемника ахиллово сухожилие укорачивается, поскольку не вытягивается, как в случае с ровной подошвой, и начинает травмироваться. Позже, перейдя на обувь без каблука, человек испытывает боль и дискомфорт.
К менее распространенным причинам, но имеющим место, можно отнести наследственные болезни, повышение уровня мочевой кислоты, ревматические заболевания, избыточную массу тела, слаборазвитые икроножные мышцы, физические травмы и увечья.
Что такое ахиллодиния и как она развивается?
>Ахиллодиния — это болевой синдром в результате воспаления ахиллова сухожилия и окружающих его оболочек. Заболевание обычно развивается после чрезмерных нагрузок. Неподготовленные люди после чрезмерно интенсивных тренировок часто страдают ахиллодинией. Это касается не только беговых дисциплин, но и других видов спорта.
Люди с избыточным весом также часто имеют проблемы с ахилловым сухожилием. Ревматизм и деформации стопы повышают риск развития ахиллодинии.
Анатомия
Являясь самым мощным сухожилием в организме человека, ахиллово сухожилие (лат. tendon Achillis) передает усилие мускулатуры голени на стопу. Это обеспечивает отрыв стопы от поверхности при ходьбе и беге. При беге на ахиллово сухожилие действует сила, в восемь раз превышающая Ваш собственный вес.1
Анатомия ахиллова сухожилия
Факторы риска и причины
Основной причиной ахиллодинии является перенапряжение ахиллова сухожилия. При этом деятельность, способная вызвать боль, очень разнообразна.
Признаки и симптомы
Клиническая картина варьирует от дискомфорта до воспаления ахиллова сухожилия. В некоторых случаях воспаление может стать причиной настоящего разрыва. Характерные симптомы воспаления: боль, локальное повышение температуры, отек и нарушение функции.
Сначала симптомы проявляются только в начале физической активности и исчезают после небольшого периода активности. В дальнейшем боль и отек сохраняются длительно.
Лечение ахиллодинии
Лечение ахиллодинии практически всегда консервативное. Чем раньше начинается лечение, тем оно успешнее. Наиболее эффективно комплексное лечение, которое состоит из пунктов, перечисленных ниже.
- Лечебная физкультура: специальные эксцентрические упражнения2 способствуют перестроению ткани сухожилия. Рекомендуется выполнять упражнения в течение нескольких минут два раза в день. В зависимости от клинической картины и фазы заболевания, врач может назначить физиотерапию (ультразвук), электротерапию (TENS), поперечное разминание (специальный массаж), ударно-волновую терапию или иглоукалывание.
- Бандажи: специальные медицинские изделия (например, Achimed компании medi) уменьшают напряжение и нагрузку на ахиллово сухожилие. Компрессионное полотно и встроенная силиконовая вставка совместно оказывают бережное массажной действие на ахиллово сухожилие и улучшают циркуляцию крови в зоне воспаления, что уменьшает боль. Дополнительно, в острой фазе пациенты могут уменьшить боль в ахилловом сухожилии с помощью подпяточников, которые используются одновременно в обоих туфлях.
- Стельки: ортопедические стельки (например, igli Heel Spur Light) уменьшают напряжение ахиллова сухожилия.
- Холод: охлаждающие компрессы снимают боль и отек (температура компресса около 7°С).
- Тепло: грелка, бутылка с горячей водой или массаж с помощью полотенца, смоченного в теплой воде, улучшают циркуляции крови в зоне воспаления.
- Медикаменты: при необходимости и по рекомендации лечащего врача пациенты принимают противовоспалительные препараты, такие как ибупрофен или диклофенак, в течение одной-двух недель.
- Мази: противовоспалительные крема или мази можно втирать в пораженный участок несколько раз в день.
План лечения составляется лечащим врачом индивидуально для каждого пациента. При этом учитываются особые потребности пациента и клиническая картина в текущий момент времени.
Лечебная физкультура
Эксцентрические упражнения2 — эффективный метод лечения ахиллодинии. Это было доказано различными исследованиями3. Среди подобных упражнений подъем голени считается основным.
Упражнение следует выполнять два раза в день в течение как минимум 12 недель.
Упражнение может выполняться на ступеньке (например, на лестнице) и не требует оборудования для фитнеса.
Важно знать:
В течение первых двух недель выполнения упражнений возможна боль в мышцах голени. Наберитесь терпения и добросовестно продолжайте выполнять упражнение. Если боль становится слишком сильной, уменьшите количество подходов. Если это не помогает уменьшить боль, и если у вас возникает боль во время повседневной деятельности, прекратите упражнения и обратитесь к лечащему врачу.
Противопоказания
Нельзя вводить дипроспан в нестабильный сустав, при нарушении связочного аппарата, повреждении менисков, мышц, так как этот препарат задерживает созревание соединительной ткани, из которой состоят связки и сухожилия, удерживающие сустав и вызывает дистрофию и дегенерацию мышц и хряща, а костная ткань теряет кальций. Это приводит к атрофии мышц и повышению хрупкости костей (остеопороз и «стероидная» миопатия), отслойке хряща и развитию артроза. После его применения могут возникнуть асептические некрозы плечевой и бедренной костей, микрокристаллический артрит, а также разрывы сухожилий. Если дипроспан использовался для лечения детей, то у них возможно замедление роста и процессов окостенения (преждевременное закрытие эпифизарных зон роста).
Введение препарата в мягкие ткани, в очаг поражения и внутрь сустава может при выраженном местном действии одновременно привести к системному действию:
- на фоне применения дипроспана возможны нарушения психики, особенно у пациентов с эмоциональной нестабильностью или склонностью к психозам;
- при назначении дипроспана больным сахарным диабетом может потребоваться коррекция гипогликемической терапии;
- при применении дипроспана следует учитывать, что глюкокортикостероиды способны маскировать признаки инфекционного заболевания, а также снижать сопротивляемость организма инфекциям;
- на фоне применения глюкокортикостероидов возможно изменение подвижности и числа сперматозоидов.
Лечение
Как лечить растяжение связок голеностопа, во многом зависит от состояния больного, а также от того, насколько правильно была оказана первая помощь при растяжении связок голеностопного сустава. В том случае, когда первая помощь была произведена своевременно и с учетом всех рекомендаций, то и процесс лечения впоследствии будет проще.
Прежде всего, важно понимать, что делать при растяжении связок ноги: голеностопный сустав должен находиться в состоянии покоя. Не следует ходить, опираться на пораженный сустав
По возможности, ногу нужно держать приподнятой. Чтобы быстро вылечить растяжение голеностопа или другую травму щиколотки, следует сразу проконсультироваться с врачом и пройти обследование. Если речь идет о поражении легкой или средней степени, скорее всего, специалист порекомендует проводить лечение растяжения связок голеностопа дома. Однако, чтобы вылечить растяжение связок стопы в домашних условиях, необходимо строго следовать схеме терапии, назначенной специалистом.
Доктора
специализация: Травматолог
Тоненков Алексей Михайлович
10 отзывовЗаписаться
Подобрать врача и записаться на прием
Лекарства
Ибупрофен
Нимесил
Диклофенак
Кеторол
Найз
Вольтарен Эмульгель
Траумель С
Лиотон
Троксевазин
Апизартрон
Капсикам
Лечение растяжения голеностопного сустава проводят с помощью ряда медикаментозных средств, которые уменьшают боль, отек и другие проявления патологического процесса.
- Чтобы снизить выраженность боли и воспалительного процесса, врач назначает прием НПВС. Может назначаться Ибупрофен, Нимесил, Диклофенак и др.
- Практикуется прием обезболивающих – Анальгин, Аспирин.
- Широко используются местные средства – мази, кремы, гели. Наиболее популярные средства такого типа – Фастум, Кеторол, Найз, Вольтарен Эмульгель, Траумель С, Лиотон, Троксевазин и др.
- Назначаются также разогревающие мази – Апизартрон, Капсикам и др.
- Показаны также витамины группы В, способствующие восстановлению эластичности волокон.
Однако самостоятельно подбирать мазь при растяжении связок на ноге не рекомендуется – оптимальное средство может назначить специалист после установления диагноза.
Процедуры и операции
Очень важно соблюдать покой в процессе лечения, стараться меньше ходить и минимально нагружать ногу во время ходьбы. Если не проходит опухоль, необходимо уменьшить нагрузку, особенно в первые дни после травмирования
Если случился ушиб или другая травма и произошло сильное растяжение, следует позаботиться о том, чтобы снять отек и предупредить развитие сильной опухоли. С этой целью после травмы на поврежденную зону накладывают сдавливающий эластичный бандаж.
Снизить боль и немного уменьшить отек поможет также холод, который прикладывают к поврежденному месту после травмы. Охлаждать пораженный сустав рекомендуется не меньше 15 минут.
В процессе лечения поможет справиться с болью и специальный фиксатор для голеностопа при растяжении. Приобрести фиксатор можно в аптеке. Если необходимо, под него накладывается повязка на ногу с компрессом или лекарственным средством. Также повязка на ногу может накладываться с использованием эластичного бинта и других средств. При ходьбе можно использовать ортез.
Практикуются физпроцедуры, в частности сухое тепло и др. Проводится также восстановительный массаж.
Важно проводить не только лечебные процедуры, но и практиковать упражнения, которые помогут ускорить процесс реабилитации. Начинать заниматься можно на 2-4 день после травмы, в зависимости от тяжести поражения
Разрабатывать сустав нужно тогда, когда боль немного утихает и не препятствует выполнению упражнений. Комплекс упражнений состоит из вращений в разные направления, разгибаний, сгибаний. Программу реабилитации должен составить лечащий врач – только в таком случае она будет эффективной и поможет быстрее восстановиться.
Хирургическое вмешательство практикуется при тяжелых поражениях. В процессе операции проводится восстановление поврежденных сухожилий.
Что касается того, сколько заживает растяжение связок голеностопного сустава, то сроки восстановления связок голеностопного сустава зависят от тяжести поражения. В большинстве случаев нормальное состояние стопы восстанавливается примерно через 2 месяца. Но примерно пятая часть людей чувствует периодически неприятные симптомы и после выздоровления. Как долго заживает растяжение, зависит и от того, насколько правильной является схема лечения.
3.Лечение ахиллова сухожилия
Небольшие растяжения сухожилия могут заживать самостоятельно. Требуется лишь время и терпение. Чтобы ускорить заживление, вы можете:
- Ограничить давление на ногу. Распределяйте вес тела, чтобы основная нагрузка приходилась на здоровую ногу. Возможно, вам понадобятся костыли.
- Охладить поврежденную область. Если ахиллово сухожилие болит, используйте лед, чтобы уменьшить боль и отек (20-30 минут, каждые 3-4 часа в течение 2-3 дней).
- Наложить бандаж. Для лечения ахиллова сухожилия используйте эластичный бинт вокруг голени и лодыжки (это снизит отек).
- Поместить ногу на возвышение (например, подушку).
- Принять противовоспалительное обезболивающее лекарство. Нестероидные противовоспалительные препараты (НПВП) помогут справиться с болью и отеком. Однако эти препараты имеют побочные эффекты, и перед их приемом лучше посоветоваться с врачом. Обычно врач рекомендует лекарства, которые можно принять, если ахиллово сухожилие болит.
- Приподнять пятку. Для лечения ахиллова сухожилия врач может порекомендовать вам использовать специальную вставку в обувь, которая защитит сухожилие от дальнейшего растяжения.
- Выполнять упражнения на растяжение и укрепление сухожилий в соответствии с рекомендациями врача.
Как правило, эти методы эффективны в лечении ахиллова сухожилия и помогают восстановить функции сухожилия. Тем не менее, при тяжелых травмах, в том числе, при разрыве сухожилия, вам понадобится 6-10 недель на выздоровление или даже операция по восстановлению сухожилия и удалению лишних тканей.
Как скоро я почувствую себя лучше при травме ахиллова сухожилия?
Время на восстановление может занять несколько месяцев. Все зависит от серьезности травмы. Лечение ахиллова сухожилия не означает полный отказ от физических нагрузок. Попробуйте новый вид деятельности, который не будет сильно затрагивать поврежденную ногу. Например, плавание. Не торопите события. Не пытайтесь вернуться к своему прежнему уровню физической активности, пока не сможете перемещать ногу легко и свободно, не будете чувствовать боль в ноге во время ходьбы, бега или прыжков. Если вы начнете чрезмерно нагружать ногу раньше времени, это может закончиться усилением болей и даже инвалидностью.
Реабилитационный период и сроки восстановления
Лечение и реабилитация после разрыва ахиллова сухожилия – длительный и сложный процесс. После операции больному на шесть недель накладывают гипсовую лонгету: первые три недели до верхней трети бедра, затем лонгету заменяют гипсовой повязкой до колена. При условии выполнения всех указаний врача большинство пациентов возвращаются к обычному образу жизни через 4-6 месяцев.
Особенности первой стадии восстановления
Период реабилитации после операции на ахилловом сухожилии имеет три стадии. Первая длится около шести недель
В этот период нужно создать оптимальные условия в зоне операции для улучшения крово- и лимфообращения в тканях; осторожной, умеренной активизации больного и для предотвращения осложнений после хирургического вмешательства. Для этого в течение 8-9 дней после операции травмированную ногу нужно держать в возвышенном положении на шине – так улучшается венозный отток
Комплекс упражнений в первой стадии реабилитации
На первой стадии реабилитации после разрыва ахиллового сухожилия пациенты должны выполнять общеразвивающие физические упражнения, которые охватывают все группы мышц. Их нужно делать уже на второй день после операции. Лежа на кровати, больной должен выполнять активные движения пальцами стоп.
На 9-10-й день ставится задание избежать атрофии и сохранить сократительную функцию трехглавой мышцы голени. Пациент ходит на костылях, не опираясь на травмированную конечность, и выполняет сокращение этой мышцы.
Через три недели после операции, когда лонгету заменят на гипсовую повязку до колена, нужно выполнять активные движения в коленном и тазобедренном суставах для восстановления движений в них и функциональной реабилитации мышц бедра.
Вторая стадия восстановления
Второй период восстановления после травмы начинается после снятия гипсовой повязки и заканчивается примерно через три месяца после операции. Реабилитация после сшивания ахиллова сухожилия на этом этапе должна устранить такие негативные явления, как контрактуру голеностопного сустава, гипотонию и гипотрофию трехглавой мышцы голени, нарушение походки.
Упражнения в бассейне
На второй стадии восстановления эффективны занятия в бассейне, где пациенты выполняют следующие упражнения:
- подъемы на носки;
- полуприседание на носках;
- ходьба на носках;
- плавание с ластами.
Лечебная физкультура на второй стадии реабилитации
Для устранения осложнений после операции нужно выполнять движения стопой в теплой воде: сгибания, разгибания и круговые движения в голеностопном суставе, перекатывание стопами мяча и гимнастической палки.
Приблизительно через 2,5 месяца после операции пациент может ходить с палкой. Нужно тренировать опору на пальцы стоп обеих ног и постепенно смещать центр тяжести тела на поврежденную ногу. Отрабатывается правильная ходьба до полного восстановления функции переката стопы.
Третий этап восстановления
Физическая реабилитация при разрыве ахиллова сухожилия на завершающем этапе должна обеспечить максимальное восстановление амплитуды движений. Если больной выполняет все рекомендации врача, то после этого периода восстановления он возвращается к обычному образу жизни, спортсмены могут постепенно начинать тренировочный процесс.
Тренировочно-восстановительные упражнения на завершающей стадии реабилитации
В процесс реабилитации на этом этапе включают упражнение степ-даун, то есть спуск по ступенькам. Спортивные нагрузки разрешаются только после того, как пациент сможет выполнять десять раз подъем на носок, спускаться задом наперед по лестнице, а сустав станет полностью подвижным.
После этого пациенты должны выполнять ходьбу на тренажере. Затем можно начинать бегать в медленном темпе: сначала только по прямой поверхности, а со временем добавлять бег в сторону и зигзагом.