Обследование кисти и лучезапястного сустава. функциональные тесты
Содержание:
Причины возникновения
Остеоартроз может быть первичным – развиваться в здоровом суставе, или вторичным – развиваться в суставе, который уже был поражен каким-либо заболеванием. Факторы, которые способствуют возникновению деформирующего остеоартроза следующие:
- Гендерный – женщины в гораздо большей степени подвержены развитию артроза суставов.
- Возрастной – после 65 лет патологии с суставами есть практически у 90% людей.
- Лишний вес, эндокринные нарушения.
- Чрезмерные нагрузки на лучезапястный сустав. Тяжелая физически работа, профессиональный спорт.
- Запущенные воспалительные процессы в суставах.
- Наследственность.
Лечение контрактуры
Для лечения контрактуры применяют комплекс мероприятий.
Если заболевание поддается коррекции, то назначается консервативная терапия, состоящая из лечебной физкультуры, массажа и физиотерапевтических процедур.
Медикаментозное лечение направлено на снижение болевых ощущений и двигательной активности. В лечении спастической контрактуры применяются препараты, снижающие тонус мышц. Для этого применяется внутримышечное обкалывание воспаленного участка. Параллельно проводится противовоспалительная терапия суставов.
По назначению врача может проводиться лечебная гимнастика, призванная усилить кровообращение в пораженной области и улучшить обменные процессы.
При необходимости могут применяться вытяжения, этапные гипсовые повязки.
При лечении контрактуры Дюпюитрена на ранних стадиях проводится растяжение фасциального слоя и мышц с помощью ряда методик — специальных упражнений, фиксирующих повязок, физиотерапевтических процедур, гормонального лечения и анальгетиков.
При неэффективности консервативного лечения контрактур, а также в случаях фиксированной тугоподвижности суставов выполняется оперативное лечение.
Очень важно, чтобы лечением контрактуры занимались специалисты
Когда щёлканье говорит о болезни
Довольно часто хруст в грудной клетке или под лопаткой появляется не только при растягивании составов, но и при поворотах, глубоком вдохе или наклонах. Это может быть симптомом некоторых заболеваний:
- Искривление позвоночника. Из-за сколеоза в позвоночнике образуются зазоры, в которых скапливаются пузырьки газа. Они лопаются даже при небольшом напряжении сустава, а сам процесс сопровождается острой болью.
- Межпозвоночная грыжа. Как выяснил сайт Кому-за30 ру, при данном расстройстве межпозвоночные диски смещаются, защемляя нервы. Значительно ухудшается подвижность позвоночника, поэтому хруст может появиться даже при обычном движении.
- Отложение солей. Кальциевые соединения откладываются на поверхностях позвонков в результате чрезмерного увлечения человека солёной пищей. Избыток солей не успевает выводиться и оседает на костях.
- Гипермобильность. Под таким термином понимается аномалия соединительной ткани, делающая её особенно эластичной. Чаще всего такая аномалия наблюдается у детей и у людей с миниатюрной комплекцией.
- Анкилозирующий спондилоартрит. Это заболевание суставов, при котором они воспаляются постепенно и в конце концов срастаются с межпозвоночными дисками.
- Артрит или артроз. Первое заболевание – это воспаление суставов разной этиологии, а второе – возрастные изменения позвоночника. Обе патологии ограничивают подвижность позвоночного столба и могут быть причиной, почему хрустит позвоночник при повороте туловища.
- Протрузия. Данное заболевание представляет собой патологическое изменение межпозвоночного диска, при котором он входит за границы своего физиологического положения.
- Индивидуальные особенности работы мышц человека. Очень часто при поворотах туловища и выгибании появляется хруст в шейном отделе у спортсменов. Обычно после разогревающей гимнастики он пропадает.
- Перенесённые травмы или операции позвоночника. По причине травмировы позвоночник на время теряет свою подвижность и хрустит интенсивнее, чем обычно.
- Остеохондроз. Данное заболевание также поражает межпозвоночные диски. В результате этого поражения суставы деформируются и теряют свою эластичность.
Таким образом, если при поворотах или наклонах, скручивании, ходьбе и других движениях опорно-двигательный аппарат стал хрустеть, появились боли или просто скованность, есть повод заглянуть к врачу. Особенно опасен хруст, который сопровождается болевыми прострелами: это говорит о наличии воспаления.
При любых болевых или неприятных ощущениях в суставах позвоночника обратитесь к врачу
Показания и противопоказания
Такое изделие, как ортез и крепление его в область лучезапястного сустава человека используется в момент, когда не определены противопоказания в виде гнойных воспалений, опухоли в месте использования ортеза, а также заболевания, при которых непозволительна гипертермия.
В случае травмы лучезапястного сустава возможно применение легкой и средней жесткости ортезов с разной степенью фиксации при:
-
суставных ушибах;
-
травмированных связках;
-
прогрессировании артроза;
-
во время восстановления после закрепления суставов гипсовым бинтом, после операционных вмешательств.
Закрепление и разгрузку суставов запястья производят бандажи. Их используют в определенных случаях:
-
в роли терапии остеохондропатий;
-
для восстановления после получения травм связок и ушибов лучезапястного сустава;
-
профилактика при увеличенных нагрузках на травмированную часть тела;
-
после операций на сломанном суставе.
Жесткие виды ортезов могут быть применены при следующих медицинских показаниях:
-
травмы лучезапястных связок;
-
восстановительный послеоперационный период;
-
нестабильность запястья и ревматизм;
-
воспаления в суставе и мягких тканях;
-
нейропатии периферических нервов;
-
чрезмерные нагрузки.
Виды и степени заболеваний
- Артроз и остеоартроз 1 степени имеет не сильно выраженные признаки и проявляется незначительной болью после нагрузок, особенно однообразных. Как только суставы возвращаются в состояние покоя, боль исчезает.
- Развитие 2 степени заболевания сопровождается появлением более выраженных проблем – боли и дискомфорта, не проходящих долгое время. Появляется хруст в суставах, припухлость в фалангах. Пациент старается не совершать болезненных движений.
- Третья степень проявляется усилением деформаций, появлением деформирующего остеоартроза, боли в состоянии покоя, ограничением движений. На этом этапе хрящевая прослойка разрушена почти полностью, по краям суставов могут появиться костные разрастания. Из-за снижения двигательной активности снижается тонус мышц всей руки.
Виды артрита
В зависимости от этиологии выделяют следующие виды заболевания правого и левого лучезапястного сустава:
- инфекционный артрит – является одним из проявлений таких серьезных заболеваний, как бруцеллез, сифилис, туберкулез, гонорея и других;
- неспецифический гнойный артрит – развивается в ситуациях, когда мягкие ткани, окружающие сустав, поражаются бактериями, принесенными кровью из других очагов воспаления, например, из кариозных очагах, фурункулезе, остеомиелите;
- подагрический артрит – одно из следствий нарушенного обмена веществ;
- ревматоидный артрит лучезапястного сустава является следствием аутоиммунных нарушений;
- реактивный артрит – вариант аллергической реакции, например, на вакцинацию;
- так называемый артрозо-артрит, сочетающий в себе признаки обоих заболеваний.
Возникновение контрактуры суставов
По механизму появления контрактуры делят на 3 группы: активные (неврогенные), пассивные (структурные) и комбинированные.
Пассивные контрактуры (или местные) отличаются тем, что подвижность сустава ограничена механическими препятствиями в самом суставе или в соседних тканях (коже, фасциях, сухожилиях, мышцах).
При активной контрактуре ни в самом суставе, ни в окружающих его тканях нет механических причин, ограничивающих движение. Зато имеется раздражение со стороны нервной системы, приводящее к длительному тоническому напряжению некоторых групп мышц. Нарушение мышечного равновесия приводит к тому, что суставы начинает «сводить».
Начальная активная контрактура нестойка и успешно корректируется: устранение неврологических нарушений способствует уменьшению ограничения подвижности или его полному исчезновению. При отсутствии же лечения и прогрессировании болезни контрактура становится стойкой, и в ней появляются компоненты пассивной формы. Лечение такой контрактуры занимает гораздо больший период времени.
В некоторых случаях встречаются комбинированные формы тугоподвижности суставов, в которых трудно найти первопричину заболевания.
Если своевременно не начать лечение контрактуры, заболевание может привести к ограничению подвижности и инвалидности. Тяжесть состояния и группу инвалидности определяют по степени тугоподвижности, числу пораженных суставов и общему ограничению двигательной активности.
Тазобедренный сустав
Тазобедренные суставы соединяют нижние конечности (бедренные кости) с тазом. Тазобедренный – самый большой и очень сильно нагруженный сустав. Он представляет собой классический шарнир: состоит из шаровидной головки бедренной кости (1), вложенной в вогнутую округлую вертлужную впадину (2) в кости таза. И головка бедренной кости, и вертлужная впадина покрыты упругим и прочным хрящом (3), В полости тазобедренного сустава находится скользкая синовиальная жидкость (4), обеспечивающая снижение трения, смягчение ударов и передачу некоторых питательных веществ. Головка бедренной кости снабжается кровью из сосудистого пучка (5), проходящего внутри тазобедренного сустава.
Строение тазобедренного сустава. (1) головка бедренной кости, (2) вертлужная впадина, (3) эластичный хрящ, (4) синовиальная жидкость, (5) сосуды внутри сустава.
Тазобедренный сустав, как правило, хорошо отзывается на лечение, за исключением случаев значительного разрушения тканей сустава
Важно не только снять воспаление и боль, но уделить внимание и кровообращению в суставе, и обеспечению его питания, и правильной работе мышц. Мы часто обнаруживаем причиной артроза нарушения обмена веществ, лечение которых возможно и нужно
Типичные проблемы с тазобедренным суставом
Артроз тазобедренного сустава (коксартроз). Это заболевание начинается с перегрузки и ухудшения питания сустава, либо с его воспаления. В результате в тазобедренном суставе уменьшается объем жидкости, хрящ становится истонченным и надрывается, отсюда боли и ограничение подвижности в суставе. Подробнее…
Дисплазия тазобедренных суставов – это врожденное недоразвитие вертлужных впадин. Мы часто видим дисплазию причиной вывихов и артроза, даже у пациентов в солидном возрасте. Крыша вертлужной впадины в этом случае лишь частично прикрывает головку бедренной кости. Таким образом, площадь опоры одной суставной поверхности на другую оказывается уменьшенной, а значит, давление на единицу площади сустава значительно возрастает. Кроме того, в таком суставе возможны избыточные движения при ходьбе, со временем разрушающие тазобедренный сустав. Подробнее…
Воспаление тазобедренного сустава (коксит, артрит) встречается при артрозе, перегрузке сустава и при таких серьезных ревматических болезнях, как болезнь Бехтерева, подагра, суставный псориаз, реактивный артрит, системная красная волчанка. Для правильного лечения необходимо точно найти причину воспаления и мы делаем это с помощью современных лабораторных исследований.Подробнее ….
Асептический некроз головки бедренной кости встречается при закупорке или сдавлении сосудистого пучка, снабжающего головку бедра кровью. В результате обескровливания головка бедренной кости погибает и разрушается, что приводит к боли и обездвиживанию
Важно немедленно установить и устранить причину закупорки сосуда, т.к. возможен риск закупорки и других важных артерий и вен (инсульт, некроз другого сустава и др.).. Подробнее…
Перелом шейки бедра часто встречается при остеопорозе – потере кальция костями. Шейка бедра – самый тонкий и наименее прочный отрезок бедренной кости. Состоявшийся перелом подлежит хирургическому лечению (фиксация металлоконструкцией) в условиях отделения травматологии. Мы окажем помощь в случае, если операция невозможна, или если после операции остаются боль и малоподвижность. Подробнее …
Грыжа межпозвонкового диска и болезненный седалищный нерв могут имитировать боли в тазобедренном суставе. Подробнее…
Рекомендации по выбору и подготовке исходного сырья
Как древние травники, так и современные фитотерапевты высоко ценят целебные свойства плодов хвойных растений и сладких заготовок из них: такие продукты содержат массу витаминов и полезных веществ.
Диетологи рекомендуют вводить полезный десерт в ежедневный рацион. Он поможет в качестве профилактического и вспомогательного лечебного средства для борьбы с респираторными инфекциями, авитаминозом, заболеваниями полости рта, легких и дыхательных путей, особенно ларингитом и тонзиллитом, а также для повышения гемоглобина.
Поскольку хвойное сырье является лекарственным средством, следовательно, у него существует ряд противопоказаний, которые важно принимать во внимание, чтобы не причинить вред организму. В их число входят заболевания почек и острый гепатит
Также специалисты советуют с осторожностью употреблять подобные лакомства беременным женщинам и людям старше 65 лет
Врачи рекомендуют придерживаться строгой дозировки: взрослому человеку съедать 1-2 столовые ложки в день, а детям давать не более 1-2 чайных ложек. Переедание шишкового варенья может вызвать неприятные побочные эффекты, например, аллергическую реакцию
Также специалисты советуют с осторожностью употреблять подобные лакомства беременным женщинам и людям старше 65 лет. Врачи рекомендуют придерживаться строгой дозировки: взрослому человеку съедать 1-2 столовые ложки в день, а детям давать не более 1-2 чайных ложек
Переедание шишкового варенья может вызвать неприятные побочные эффекты, например, аллергическую реакцию.
На фото – молодые зеленые шишки, подходящие для приготовления варенья
Конечно, речь не идет об одеревеневших больших коричневых шишках, покрывающих землю в сосновом бору. Для заготовки нужно собирать только молодые, зеленые, с дерева. За плодами советуют отправляться подальше от больших трасс и промышленных зон, выбирая достаточно старые лесопосадки, так как активно плодоносить сосны начинают после 30-летнего возраста. Сбор сырья проводят в северных регионах в 20-х числах июня, а на юге – уже во второй половине мая, когда молодую зеленую шишечку можно не только с легкостью разрезать ножом, но даже проткнуть спичкой, что является народным методом проверки степени зрелости. Рекомендуют срывать «женские» нераскрывшиеся плоды, расположенные на верхушках веток, имеющие видимые ребристые чешуйки и липкую поверхность, 3-4 см в длину, без повреждений и признаков порчи.
Перед приготовлением плоды нужно внимательно перебрать, тщательно вымыть и замочить на сутки в холодной воде, чтобы избавиться от горечи. Это также помогает устранить присохшие загрязнения и насекомых.
Запястье —
Запястье, carpus, представляет совокупность 8 коротких губчатых костей — ossa carpi, расположенных в два ряда, каждый из 4 косточек.
Проксимальный, или первый, ряд запястья, ближайший к предплечью, образован, если считать от большого пальца, следующими костями: ладьевидной, os scaphoideum, полулунной, os lunatum, трехгранной, os triquetrum, и гороховидной, os pisiforme. Первые три косточки, соединяясь, образуют эллиптическую, выпуклую в сторону предплечья суставную поверхность, служащую для сочленения с дистальным концом лучевой кости. Гороховидная кость в этом сочленении не участвует, причленяясь отдельно к трехгранной. Гороховидная кость является сесамовидной косточкой, развившейся в сухожилии m. flexor carpi ulnaris.

Дистальный, или второй, ряд запястья состоит из костей: трапеции, os trapezium, трапециевидной, os trapezoideum, головчатой, os capitation, и крючковидной, os hamatum. Названия костей отражают их форму. На поверхностях каждой кости имеются суставные фасетки для сочленения с соседними костями. Кроме того, на ладонной поверхности некоторых костей запястья выступают бугорки для прикрепления мышц и связок, а именно: на ладьевидной кости — tuberculum ossis scapholdei, на os trapezium — tuberculum ossis trapezii и на крючковидной кости — крючок, hamulus ossis hamati, отчего она и получила свое название. Кости запястья в своей совокупности представляют род свода, выпуклого на тыльной стороне и желобообразно вогнутого на ладонной.

С лучевой стороны желоб запястья, sulcus carpi, ограничен возвышением, eminentia carpi radialis, образованным бугорками ладьевидной кости и os trapezium, а с локтевой стороны — другим возвышением, eminentia carpi ulnaris, состоящим из hamulus ossis hamati и os pisiforme.
В процессе эволюции человека в связи с его трудовой деятельностью кости запястья прогрессируют в своем развитии. Так, у неандертальцев длина головчатой кости равнялась 20-25 мм, а у современного человека она увеличилась до 28 мм. Происходит также укрепление области запястья, которая относительно слаба у человекообразных обезьян и неандертальцев.

У современного человека кости запястья так прочно скреплены связками, что уменьшается их подвижность, но зато возрастает прочность. Удар по одной из запястных костей равномерно распределяется между остальными и ослабляется, поэтому переломы в запястье сравнительно редки.
Какие анализы и диагностики нужно проходить для Запястья:
Рентген запястья
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Запястье или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, проконсультируют, окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
| (+38 044) 206-20-00 |
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию на форуме. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации о Запястье на сайте, которые будут автоматически высылаться Вам на почту.
Другие анатомические термины на букву «З»:
| Зубы |
| Задний мозг |
| Зигота |
| Задняя большеберцовая артерия |
| Затылочная доля |
| Зрительный нерв (II) |
| Зоны Захарьина-Геда |
| Затылочная кость |
| Запястно-пястные суставы |
| Запястно-пястный сустав большого пальца |
| Задняя верхняя зубчатая мышца |
| Задняя нижняя зубчатая мышца |
| Зубы (резцы) |
| Зубы (клыки) |
| Зубы (Малые коренные зубы) |
| Зубы (Большие коренные зубы) |
МЫШЦЫ КИСТИ
На кисти мышцы располагаются лишь на ладонной стороне. Здесь они образуют три группы: среднюю (в среднем отделе ладонной поверхности), группу мышц большого пальца и группу мышц малого пальца. Большое число коротких мышц на кисти обусловлено тонкой дифференцировкой движений пальцев.
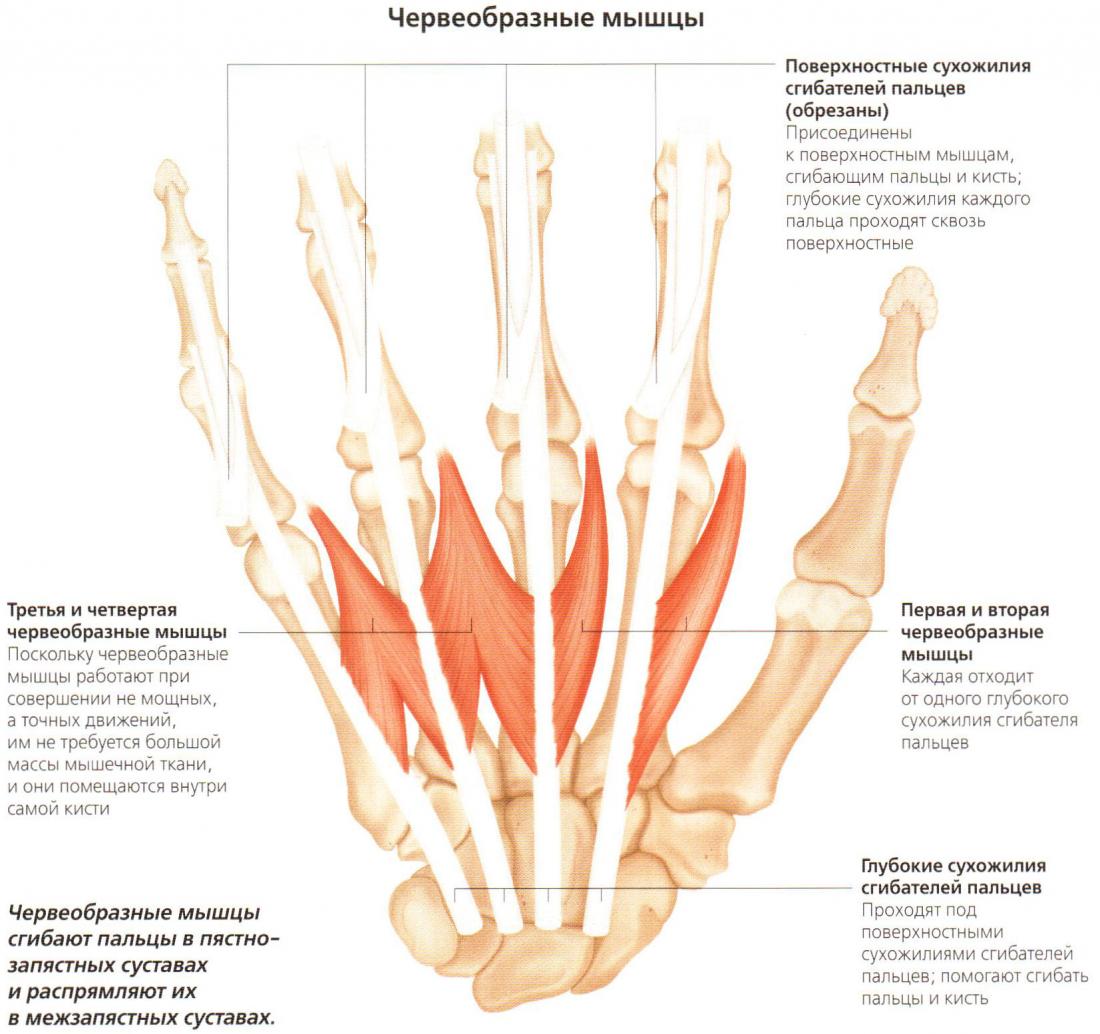
Средняя группа мышц кисти
Состоит из червеобразных мышц, которые начинаются от сухожилий глубокого сгибателя пальцев и прикрепляются к основаниюпроксимальныхфаланг второго-пятого пальцев; ладонных и тыльных межкостных мышц, которые располагаются в межкостных промежутках между пястными костями и прикрепляются к основаниюпроксимальныхфаланг второго-пятого пальцев. Функция мышц средней группы состоит в том, что они участвуют в сгибаниипроксимальныхфаланг этих пальцев. Кроме того, ладонные межкостные мышцы приводят пальцы кисти к среднему пальцу, а тыльные межкостные мышцы разводят их в стороны.

Группа мышц большого пальца
Образует на кисти так называемое возвышение большого пальца. Они начинаются на близлежащих костях запястья и пясти. Среди них различают: короткую мышцу, отводящую большой палец, которая прикрепляется к егопроксимальнойфаланге; короткий сгибатель большого пальца, прикрепляющийся к наружной сесамовидной кости, расположенной у основанияпроксимальнойфаланги большого пальца; мышцу, противопоставляющую большой палец, идущую к первой пястной кости; и мышцу, приводящую большой палец, которая прикрепляется к внутренней сесамовидной кости, расположенной у основания проксимальнойфаланги большого пальца. Функция этих мышц обозначена в названии каждой мышцы.

Группа мышц малого пальца
Образует возвышение на внутренней стороне ладони. К этой группе относятся: короткая ладонная мышца; мышца, отводящая мизинец; короткий сгибатель мизинца и мышца, противопоставляющая мизинец. Они начинаются от близлежащих костей запястья и прикрепляются к основаниюпроксимальнойфаланги пятого пальца и.пятой пястной кости. Их функция определяется названием самих мышц.
Клиническая картина
Клиническая картина теносиновита де Кервена
Основной жалобой пациентов является боль в запястье со стороны лучевой кости, которая отдает в предплечье при попытке что-то схватить большим пальцем или разогнуть его. Боль описывается как «постоянно ноющая, жгучая, дергающая». Часто боль усугубляется при выполнении хватательных, сжимающих или скручивающих движений. При обследовании могут быть обнаружены отек в области анатомической табакерки, чувствительность в области шиловидного отростка лучевой кости, сниженный объем движений в первом пястно-запястном суставе, пальпируемое утолщение первого дорсального компартмента, крепитация сухожилий. Среди других симптомов – слабость и парестезия кисти. Указанные симптомы проявляются при положительном диагностическом тесте Финкельштейна.
Симптомы артроза и остеоартроза
Распознать эти заболевания на начальных стадиях трудно. Пациенты зачастую не обращают внимания на слабую боль, а когда она становится достаточно сильной, болезнь уже запущена.
- Боли при движении, приносящие дискомфорт и серьезные неудобства в бытовых действиях. Это один из самых характерных симптомов артроза и остеоартроза лучезапястного сустава руки.
- Боль при попытке опереться на ладонь, сгибании кисти, переносе тяжелых предметов.
- В некоторых случаях возникают отеки, появляется припухлость в пораженных заболеванием участках.
- Хруст суставов, ощущение ограниченности движений.
Реабилитация после лечения тендинита кисти
Важной частью терапии, направленной на устранение последствий тендинита, является реабилитационный период. В рамках него проводится лечебный массаж и специальные упражнения
Однако приступать к реабилитационным мероприятиям следует исключительно после устранения болевого синдрома и снятия воспаления.
При этом основная цель таких упражнений заключается в восстановлении эластичности сухожилий и укреплении мышечной ткани. На первоначальном этапе не предусмотрено использование специальных приспособлений. Со временем прибегают к помощи эспандера.
Что касается массажных процедур, то они осуществляются с целью улучшения регенеративных процессов в тканях, нормализации кровотока и улучшения эластичности сухожилий.
Заболевания лучезапястного сустава
При нарушении функции суставов теряется трудоспособность людей. Повреждение любого отдела сочленения влечет за собой разрушение работы конечности.
Человек не сможет выполнять элементарные движения, будет ощущать сковывающую острую боль. В области сустава возможна припухлость, покраснение и отечность.
Под воздействием заболеваний суставы могут менять форму. Видоизменения наблюдаются при воспалительных и деструктивных процессах, а также при получении травм и повреждений. Болезни суставов могут быть врожденными и приобретенными.
Пороки развития
Пороки развития редко приводят к тяжелым функциональным нарушениям, поэтому их чаще диагностируют случайно, когда пациент приходит в больницу с другой проблемой.
Наиболее часто встречается слияние мелких костей запястья, в результате чего уменьшается амплитуда вращений в сочленении.
Другие пороки развития:
- гипоплазия (недоразвитость сустава) – патология возникает во внутриутробном периоде, проявляется недостаточным развитием суставного соединения или всей кости;
- аплазия – аномалия развития, при которой может отсутствовать часть костных элементов;
- врожденный вывих или подвывих.
Пороки развития могут приводить не только к ограниченности, но также к избыточной подвижности в суставном сочленении.
Повреждения
Механические повреждения в результате ударов, падений или других травм являются наиболее частой причиной болезни лучезапястного сочленения.
Распространенные повреждения:
- ушибы;
- кровоизлияния в околосуставные ткани;
- скопление жидкости в капсуле;
- гемартроз сустава.
Повреждения в отличие от врожденных пороков развития хорошо поддаются консервативному лечению, хирургическое вмешательство нужно лишь в редких случаях.
Намного реже встречаются вывихи кисти. Они сочетаются с переломом лучевой кости. Лечение чаще консервативное, но может быть оперативным.
Переломы бывают внутрисуставными. Распространен перелом дистального эпифиза луча или перелом Коллиса.
Артрит
Это воспалительная болезнь, которая проявляется болью, отечностью и ограничением подвижности соединения. Заболевание протекает в острой и хронической форме. На появление воспаления могут повлиять различные факторы – травмы, переохлаждение, инфекционные болезни, а также иммунологические реакции.
Встречаются гнойно-инфекционные и хронические артриты. К последней группе принадлежит реактивный и ревматоидный артрит, воспаление суставного соединения при туберкулезе и бруцеллезе.
Артроз

Заболевание связано с дистрофическими изменениями, которые приводят к разрушению хряща и сустава. Оно может возникнуть на фоне ранее перенесенных травм, нарушения гормонального фона или обменных процессов, а также аутоиммунных болезней.
Суставные хрящи могут разрушаться при ревматоидном артрите, псориазе, сифилисе, туберкулезе и других заболеваниях.
Артроз встречается редко, проявляется болью и хрустом в суставе во время движения. Без лечения развивается тугоподвижность, соединение деформируется.
Болезнь Кинбека-Прайзера
Другое название заболевания – остеонекроз полулунной кости
Данная кость является важной составляющей запястья, поэтому при ее повреждении нарушается функционирование кисти
Заболевание вызвано травмой или постоянными физическими нагрузками. Болезнь чаще встречается у людей, занятых тяжелым физическим трудом.
Причина заболевания может быть врожденной – короткая локтевая кость.
Патология проявляется болью, которая стихает в состоянии покоя и усиливается во время движения запястьем. Пальпация сустава болезненна, есть ограниченность движений.
Диагноз ставится на основании рентгенографии. Лечение может быть консервативным или оперативным.
Заболевания мягких сочленений
Распространены такие болезни:
- бурсит – воспаление синовиальных сумок;
- тендинит – воспаление и дистрофия сухожилий;
- стенозирующий лигаментит – слабость сухожильно-связочного аппарата;
- периартроз – хроническое заболевание, проявляющееся воспалением околосуставных мягких тканей;
- гигрома – опухоль, произрастающая из синовиальной сумки;
- тендовагинит – воспаление сухожильного влагалища.
В области лучезапястного сочленения могут образовываться как доброкачественные, так и злокачественные новообразования. Важна своевременная диагностика.
При ощущении боли или патологических внешних проявлений в области запястья необходимо срочно обратиться к врачу. Специалист поможет сохранить подвижность и функционирование кисти руки.